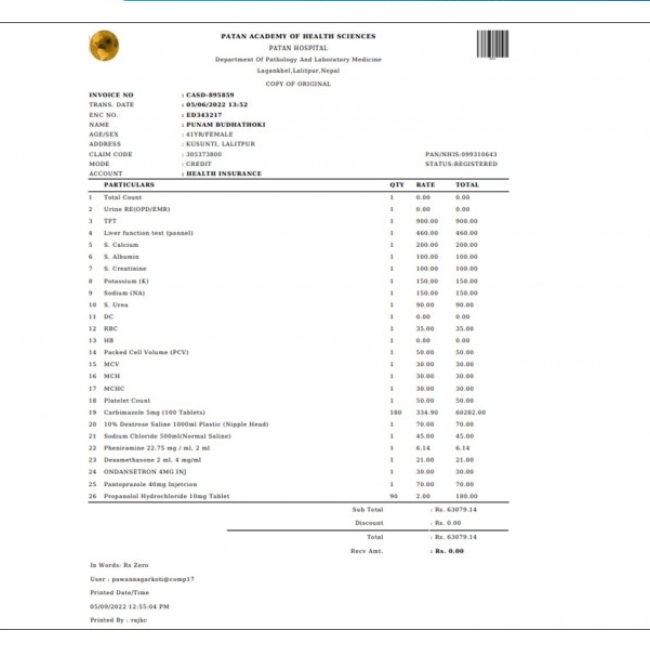
पर्याप्त आधारबिना दाबी गरेको भन्दै पाटन अस्पतालको करिब ३ करोड र बीपी प्रतिष्ठानको २ करोड ८२ लाख रूपैयाँको बिल अस्वीकृत
काठमाडौँ — पाटन अस्पतालले ललितपुरकी पुनम बुढाथोकीको औषधोपचारबापत ६३ हजार ७९ रुपैयाँ भुक्तानी दिन माग गर्दै गत वैशाख २६ मा स्वास्थ्य बिमा बोर्डमा बिल पेस गरेको छ । बिलमा बुढाथोकीलाई ५ एमजीको कार्बिमाजोल मात्रै १८० बट्टा दिएको उल्लेख गरिएको छ ।एउटा बट्टामा एक सयवटा ट्याब्लेट हुने भएकाले बिलअनुसार बुढाथोकीले अस्पतालबाट १८ हजार ट्याब्लेट लगेको बुझिन्छ । कार्बिमाजोललाई प्रतिट्याब्लेट ३ सय ३४ रुपैयाँ पर्छ । अस्पतालले ४१ वर्षीया बुढाथोकीको रोग खुलाएको छैन । पिसाब, रगतलगायत परीक्षण गरिएको भनिए पनि त्यससँग सम्बन्धित कागजात पेस नगरिएको बोर्डले जनाएको छ ।बुढाथोकीले भने १८० बट्टा कार्बिमाजोल नलिएको बताइन् । ‘प्रत्येक महिना एक वा दुई बट्टाबाहेक बढी लिने गरेकी छैन,’ उनले कान्तिपुरसित भनिन्, ‘त्यो दिन बढीमा ६ हजार रुपैयाँ मात्र खर्च भएको हुनुपर्छ ।’ उनी थाइराइडकी बिरामी हुन् । उनले वैशाख २३ मा उपचार गराउन अस्पताल गएर त्यही दिन घर फर्केको पनि सुनाइन् । थाइराइड विशेषज्ञ डा. रूपक भारीले एकै पटक यति धेरै मात्रामा औषधि सिफारिस गर्न नसकिने बताए । ‘गरेको भए त्यो गलत हो,’ उनले भने, ‘तीन महिनाका लागि दिनमा तीनवटाका दरले खाने गरी दिए पनि २७० वटा ट्याब्लेट मात्र दिन सकिन्छ ।’
धरानस्थित बीपी कोइराला स्वास्थ्य विज्ञान प्रतिष्ठानले जुलिखा खातुनको उपचार गराएको भन्दै ७२ हजार रुपैयाँ भुक्तानी दाबी गर्दै गत वर्ष भदौमा बोर्डमा बिल पेस गरेको छ । तर कागजातमा आईसीयूमा भर्ना भएको हो/होइन, हो भने प्रत्येक दिनको नर्सिङ चार्ट, अपरेसन गरेको भए ओटी नोट केही खुलाइएको छैन । चिकित्सक/स्वास्थ्यकर्मीको दस्तखत र काउन्सिल नम्बर पनि समावेश नगरिएको भन्दै बोर्डले भुक्तानी रोकेको छ । इनरुवा, सुनसरीकी खातुनले भने मुटुको समस्या भएर अस्पतालको आईसीयूमा तीन दिन र साधारण बेडमा आठ दिन बसेर उपचार गराएको बताइन् । ललितपुरकी बुढाथोकी र सुनसरीकी खातुनका नाममा जस्तै अस्पतालले अस्वाभाविक रूपमा बिमा दाबी गरेपछि बोर्डले भुक्तानी रोक्न थालेको छ ।
बोर्डले प्रमाण नपुगेको आधार देखाएर पाटन अस्पतालको मात्रै करिब ३ करोड र बीपीको २ करोड ८२ लाख रुपैयाँ भुक्तानी दिन अस्वीकार गरेको छ । पाटनले चालु आर्थिक वर्षमा मात्रै सोमबारसम्म २९ करोड ४८ लाख र बीपीले १५ करोड ७४ लाख रुपैयाँ दाबी गरेका छन् । गत आर्थिक वर्षमा बीपीले पेस गरेको बिलमा ४० देखि ५० प्रतिशत मूल्यांकन बढी देखिएको बोर्डको भनाइ छ । बोर्डबाट भुक्तानी पाउन नसकेको भन्दै त्रिवि शिक्षण अस्पतालले असार १५ देखि स्वास्थ्य बिमा कार्यक्रम स्थगन गरेको छ । उही बहानामा बीपी प्रतिष्ठानले यसअघि नै उक्त कार्यक्रम रोकिसकेको छ । कार्यक्रम बन्द हुँदै जाँदा सेवाग्राहीलाई मर्का परिरहेको छ ।
अस्पतालले बिरामीको रोग र ओपीडी वा इमर्जेन्सी कुनमा आएको भन्ने विवरण नखुलाई गरेको बिमा दाबीको उदाहरण रामेछापकी १५ वर्षीया क्रस्मता हायुको केस पनि हो । हायु उपचार गराउन असार १२ मा पाटन अस्पतालमा आएर सोही दिन घर फर्केकी थिइन् । तर अस्पतालले १७ थरीका ट्याब्लेटलगायत औषधि दिएको भन्दै असार १५ मा बोर्डसँग ३४ हजार २६ रुपैयाँ भुक्तानी माग गरेको छ । बीपी प्रतिष्ठानले मुटुका बिरामी ४८ वर्षीय सन्तलाल मण्डलको उपचार गरेको भन्दै २०७८ भदौ ३० मा ९० हजार रुपैयाँको बिल पेस गरको छ । तर कागजातमा कुन विभागमा कसरी उपचार गराइएको केही खुलाइएको छैन ।
बोर्डका अध्यक्ष डा. सेनेन्द्रराज उप्रेतीले ढाडमा खटिरा आएको मान्छेको सिटी स्क्यान गरेको बिल पेस भएको जानकारी दिए । ‘बढीमा ५ हजार रुपैयाँमा उपचार हुने कुइनोका लागि पनि ५२ हजार रुपैयाँको बिल बनाइएको छ,’ उनले भने, ‘कतिपय बिल मेडिकल काउन्सिलमा प्रमाणित गराउन पठाउनुपर्ने खालका छन् ।’ उनका अनुसार बोर्डले आर्थिक वर्ष २०७८/७९ मा स्वास्थ्य बिमाबापत करिब ९ अर्ब रुपैयाँ भुक्तानी गरेको छ । अघिल्लो वर्ष करिब ६ अर्ब रुपैयाँ भुक्तानी गरिएको थियो ।
पाटनका निर्देशक डा. रवि शाक्यले बोर्डमा नक्कली बिल पेस नगरेको दाबी गरे । ‘गलत काम गरेको भए प्रमाणसहित ल्याउनुस् । कतिपय केसमा तथ्यांक राख्दा त्रुटि भएको हुन सक्छ,’ उनले भने, ‘पहिला डाक्टरको प्रेस्क्रिप्सन नहुँदा पनि भुक्तानी दिन मिल्थ्यो, अहिले मात्र किन आवश्यक परेको हो ?’ भुक्तानी दाबी गर्न अस्पताललाई सहज बनाउनुपर्ने उनको भनाइ छ । ‘अन्य कागजात समावेश गर्न छुट्टै जनशक्ति व्यवस्थापन गर्नुपर्छ,’ उनले भने, ‘यस कारण डिजिटल प्रविधिमा जाने तयारीमा छौं ।’ बीपी प्रतिष्ठानका प्रशासन महाशाखा प्रमुख अशोककुमार साहले चाहेर पनि गलत बिल बनाउन नसकिने दाबी गरे । ‘दुई दिन आईसीयूमा बसेको बिरामीलाई तीन दिन बनाउन सकिँदैन,’ उनले भने, ‘कहिलेकाहीं प्रविधिमा हुने त्रुटिका कारण तथ्यांक अर्कै पर्न जाने गरेको छ ।’
बोर्डका अनुसार भुक्तानी दाबी गर्न प्रत्येक स्वास्थ्य संस्थाले बिरामीको ओपीडी वा इमर्जेन्सीको टिकट, भर्ना फाराम, रेफर भएर आएको हकमा अनिवार्य रेफरल सिट, रेफरल सिटमा आधिकारिकता खुल्ने दस्तखत, काउन्सिल नम्बर समावेश गर्नुपर्छ । फार्मेसी, प्रयोगशालालगायत सेवाको परिमाण र मूल्य खुलेको आधिकारिक बिल (सहीछाप भएको), अप्रेसन भए सामान्य वा प्रमुख स्पष्ट खुलाउनुपर्ने, भर्ना हुँदा लागेको खर्चको बिल र डिस्चार्ज हुँदाको बखतको औषधिको बिल छुट्टै राख्नुपर्ने बोर्डको सूचनामा उल्लेख छ । क्यान्सर, डायलसिस गराएको बिरामीको हकमा भने प्रथम पटक प्रेषण भएपश्चात् सोही रोगको उपचार गराउन पटक–पटक प्रेषण पुर्जा आवश्यक नपर्ने बोर्डको भनाइ छ ।
अस्पतालहरूले प्रमाण नपुगेका र नक्कली बिल पठाएको पाइए पनि बोर्डबाट अनुगमन र कारबाही हुन सकेको छैन । स्वास्थ्य बिमा ऐन, २०७४ को दफा १५ मा बोर्डले सेवा प्रदायकको कामकारबाहीको अनुगमन, नियमन र मूल्यांकन गर्ने गराउने उल्लेख छ । स्वास्थ्य बिमा नियमावली, २०७५ को दफा १९ मा सेवा प्रदायकले सम्झौताबमोजिम सेवा उपलब्ध नगराए, अभिलेख अद्यावधिक गरेको नदेखिए वा झूटा प्रतिवेदन पेस गरे सम्झौता स्थगन वा रद्द गर्न सक्ने प्रावधान छ । बोर्डका अध्यक्ष डा. उप्रेतीले अस्पतालहरूको अनुगमन गरिरहेको दाबी गरे ।नेपाल मेडिकल काउन्सिलका अध्यक्ष एवं बिमासम्बन्धी चुनौती समस्या समाधान सुझाव समिति संयोजक डा. भगवान कोइरालाले अस्पतालबाट झूटो विवरण पेस गरेको पाइए कारबाहीको दायरामा ल्याउनुपर्ने बताए । ‘समितिले गरिरहेको अध्ययनको रिपोर्ट यो साता बुझाउँछौं,’ उनले भने, ‘अहिले प्रमाण अपुग भएर रोकिएको बिलको भुक्तानी प्रमाणित भइसकेपछि मात्र दिने भएको छ ।’ उनले अस्पतालको बिल शंकास्पद देखिएकाले भुक्तानीमा कडाइ गर्नुपर्ने बताए ।
सरकारले २०७२ चैत २५ देखि कैलालीबाट सुरु गरेको स्वास्थ्य बिमा कार्यक्रम अहिले ७७ वटै जिल्लामा लागू भइसकेको छ । चार सय ४० वटा स्वास्थ्य संस्थाले बिमा कार्यक्रमबापत सेवा दिन्छन् । प्रतिपरिवार (५ जनासम्म) ३ हजार ५ सय रकम तिरेको आधारमा वार्षिक एक लाखसम्मको स्वास्थ्य सुविधा र थप प्रतिसदस्य ७ सयका दरले रकम थपिए प्रतिसदस्य २० हजार बराबरको सेवा थपिन्छ । अधिकतम सेवासुविधाको सीमा २ लाख (१० जनाको परिवार सदस्य) सम्म रहेको छ ।






